結膜炎(細菌性、アレルギー性、ウイルス性、他)
麦粒腫、霰粒腫、マイボーム氏腺梗塞(ものもらい、めばちこ、めいぼ)
ドライアイ
白内障、緑内障、眼底疾患(糖尿病網膜症、網膜静脈閉塞症、加齢黄斑変性症など)の治療
アレルギー検査
各種コンタクトレンズ処方
屈折異常
波面センサー
・眼球収差情報、角膜収差情報
・明所・暗所での瞳孔径解析
・角膜疾患、初期白内障の患者様の他覚的な見え方の評価
・眼鏡などで屈折矯正ができない角膜、および眼球の高次収差成分を表示
もう少しわかりやすく解説します。
器械はコンパクトで検査も非常に簡便に受けて頂くことが可能です。
視力が不良な患者さんが来院された時に、その原因が角膜なのか?白内障なのか?を判断することができます。
角膜に不正な乱視がないのか?また円錐角膜の診断も容易となりました。
この方は中等度の白内障の患者さんです。眼科で視力検査をし(1.0)程度は見えていますから経過観察でもいいですね。と言われたのですが、「見えにくい」という訴えです。
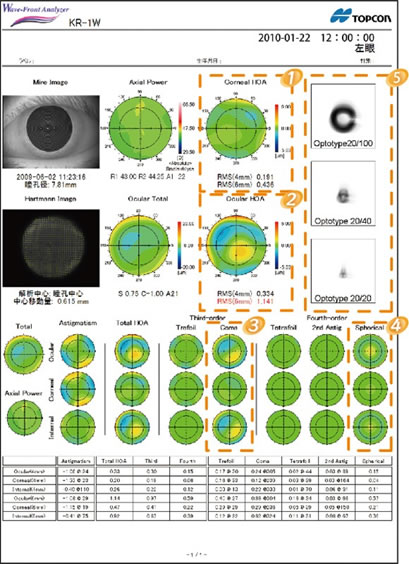
この検査ではさらにいくつかの情報が得られます。
(1)と(2)を見てください。
(1)は全面緑色ですが、(2)ではオレンジ色から赤色の部分が見えますね。これはこの患者さんは日中は比較的良く見えているのですが、夜間は見えにくいことが推察されます。
右端の(5)に視力検査の「C」の字が見えますよね。これは視力検査で使う"ランドルト環"シミュレーションと言います。上から患者さんが(0.2) (0.5) (1.0)の指標を見たときにどのように見えているのか?イメージを表します。一番下の「C」の字が上下にぶれてしまっていますよね。これは(1.0)は読めてもぶれてしか見えていないことを表します。視力が良好であったとしても日常生活に支障があるようであれば白内障手術適応もあると判断することができます。
患者さんの自覚症状を他覚的な所見で評価する。それが正確な診断をしているために必須だと考えています。
小児の視力検査について
9才までは視力の成長期です。その間に視力の左右差、高度な遠視、高度な乱視があればメガネを装用して弱視治療が必要になります。当院では視能訓練士による検査が可能ですので安心して受診してください。
子どもさんは目の調節力が強く入るため、きっちりと視力検査ができない場合があります。その時は“サイプレジン点眼液”を使用して視力検査が必要になる場合があります。時間がかかる検査ですが、就学前の視力検査で「遠視・乱視」のあるお子さんはメガネを作る前に必要な検査です。
また、弱視治療のために装用するメガネは助成が受けられるようになりました。下に詳細を書いておきますのでご覧ください。
対象年齢は9歳未満で、上記の「治療用眼鏡等」が給付対象です。一般的な近視などに用いる眼鏡やアイパッチ、フレネル膜プリズムは対象となっておりません。一旦、全額自己負担で「治療用眼鏡等」を購入した後に、下記の書類を加入する健康保険の組合窓口等に提出し、療養費支給申請することによって、患者負担割合以外の額が国で定めた交付基準の範囲内で保険給付されます。
申請に必要な書類
1.療養費支給申請書(加入している健康保険組合窓口等にあります)
2.眼科医の「治療用眼鏡等」の作成指示書の写しおよび患者様検査結果
3.購入した「治療用眼鏡等」の領収書
結膜炎
ウイルス性
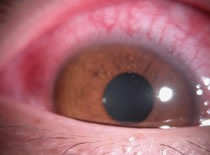 ウイルス性の場合は、感染力があることと治療薬に抵抗するため症状が長引きます。また症状が軽快した後に角膜白斑といって"くろめ"に混濁が生じて視力低下を来すことも多く経験します。必ず医師のOKがでるまで通院するようにしてください。
ウイルス性の場合は、感染力があることと治療薬に抵抗するため症状が長引きます。また症状が軽快した後に角膜白斑といって"くろめ"に混濁が生じて視力低下を来すことも多く経験します。必ず医師のOKがでるまで通院するようにしてください。 過去に書いたブログがありますので参照してください。
アレルギー性結膜炎
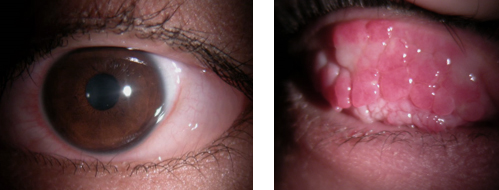
写真左下はアレルギー性結膜炎の急性憎悪の状態です。結膜浮腫といって“しろめ”がみずぶくれのようになっていますね。患者さんは「かゆくなって、目をこすったら白目がぶよぶよになった!」「かゆくてこすったら白目がゼリーみたいになった」とあわてて受診されます。
写真右下は“春季カタル”といわれるものです。アレルギー性結膜炎の程度の強いものです。
アレルギー性結膜炎の症状のあるかたには点状表層角膜症といって角膜にキズを伴うケースを多数みます。“かゆみ”の自覚症状だけで判断するのではなく、眼科でキズがないのか?またステロイド剤の併用療法が必要な例もありますので必ず受診するようにしてください。
また。季節的なアレルギー性結膜炎は初期療法が有効とされています。スギ花粉症に限っていえば例年3月上旬に1回目の花粉の飛散のピークがきます。2月14日ぐらいに眼科受診をして症状が出現する前から抗アレルギー剤の点眼を使用しておくことで症状を抑え込むことができると言われています。
毎年、花粉症がある方は早めの受診をおすすめします。
3割負担で2000円程度の自己負担が必要になります。乳幼児医療証をお持ちのお子さんは窓口負担500円の範囲内で検査が可能です。検査から結果判定までが20分程度で当日結果がわかります。1才以上であれば検査可能と思います。症状がありましたらご相談下さい。
麦粒腫、霰粒腫、マイボーム氏腺梗塞
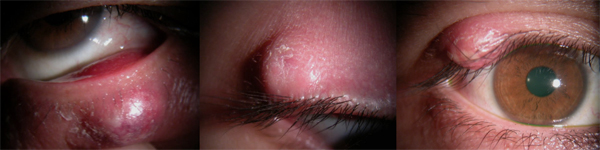
まぶたの裏側(瞼結膜側)から切開する場合:縫合不要
まぶたの外側(皮膚側) から切開する場合:縫合必要
があります。
当院ではお薬に抵抗する病変に対しては切開手術をしております。しかし術後の腫れ、内出血を伴うことも多く安易に「切ったらすぐに治る」とは考えないようにしてください。
また小学生以下の切開手術も時には行いますが、全員ができるのではありません。症状の程度とご本人の様子を見てご相談します。
また切開手術が無理な場合の治療法として患部に“ステロイドの局所注射”を行う場合があります。
使用する薬剤はケナコルト(トリアムシノロン)です。通常は注射後3日後ぐらいから効果が現れることが多く最大で2週間程度効果が継続します。ただし2週間を過ぎてから再発する例も多いので必ず注射をしてから1週間後と2週間を超えてからの2回は受診してもらうようにしています。
ドライアイについて
ドライアイ、その名の通り「目が乾燥している」状態を表す病名ですね。
ドライアイの患者さんは非常に多いです。しかし病名からみなさんが想像することは「ただ乾いているだけでしょ」と思われているようです。そこには大きな誤解があります。その辺りをお話ししたいと思います。
ドライアイになりやすい状態として“3コン”という言葉があります。“エアコン” “コンタクト” “コンピューター” ですね。みんなにあてはまりますよね。ドライアイはいわば現代病なのかもしれません。
(ドライアイ)=(涙が少ない)ではありません!
蒸発亢進型
シェーグレン症候群やスティーブンス・ジョンソン症候群に伴うもの
その他(術後、マイボーム氏腺炎、上輪部角結膜炎、結膜弛緩症など)
最も頻度が高いドライアイで患者数が増加しているのは"蒸発亢進型ドライアイ"です。 つまり、涙の量は十分に保たれているのですが、涙の質が悪くなってしまうことで起こります。高齢になればなるほど患者さんが増えるのはこのためです。
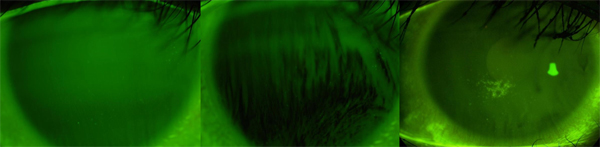
ドライアイの治療
従来までは、涙の補充(水分補給)がメインでした。
人工涙液マイティアやソフトサンティアの点眼をしっかりと使い続ける。点眼回数が増えることによって点眼液に含まれる防腐剤を考慮しながら慎重に経過観察しておりました。
また、ドライアイが原因で生じる“点状表層角膜症”という角膜のキズを治すための治療薬としてヒアルロン酸製剤(ヒアレイン点眼、ティアバランス点眼など)併用していました。ただし涙の蒸発が早い状態を改善できていないので点眼そして補水しても乾燥しやすい状態の改善にはいたりませんでした。
 最近のドライアイ治療は、蒸発亢進型ドライアイを治療対象としています。それはムチン製剤と呼ばれます。
最近のドライアイ治療は、蒸発亢進型ドライアイを治療対象としています。それはムチン製剤と呼ばれます。
代表的な点眼薬は“ムコスタUD点眼液“ と”ジクアス点眼液“ です。
ムチンとは、角結膜と涙をくっつける「糊」の役割をします。もともと乾燥しやすい状態なのに水分の補充のみをしても一時的な改善しか得られませんよね。真夏のアスファルトの道路を想像してみてください。どれだけ水をまいたもとしてもすぐに乾いてしまうことが容易に想像できますよね!ムチン製剤とは土壌いや路面から改善させるような治療薬なのです。
ドライアイの治療といいましても、原因が何なのか?状態をしっかりと診察をしてその患者さんに最も適切だと思われる薬剤の選択をする。この辺りの疾患に対する新しい考え方を取り入れながら診療しています。
また乾燥状態が悪化すれば視力の質も悪くなってしまうので、ドライアイは視力にも影響を与える疾患として積極的に治療されるようになってきています。
涙液破壊時間(break up time)というものがあります。まばたきをして、目を見開いた時に何秒間にわたって角膜上の涙液層が安定しているかを診察します。10秒以上あれば十分ですが4秒未満の患者さんを多くみます。
自分で時計とにらめっこしてみて何秒間「目を見開いていられるのか」見てもらえば自分の涙液破壊時間を知ることができます。